Por Marit Arvelay
El Sistema de salud de México incurre en múltiples actos de negligencia y violencia médica con pacientes con disautonomía; condición crónica neurológica y discapacidad invisible por la disfunción del Sistema Nervioso Autónomo; el cual, se encarga de enviar señales a través de impulsos nerviosos; lo que permiten la regulación de las funciones involuntarias; es decir, representa una falla total sistémica y orgánica.
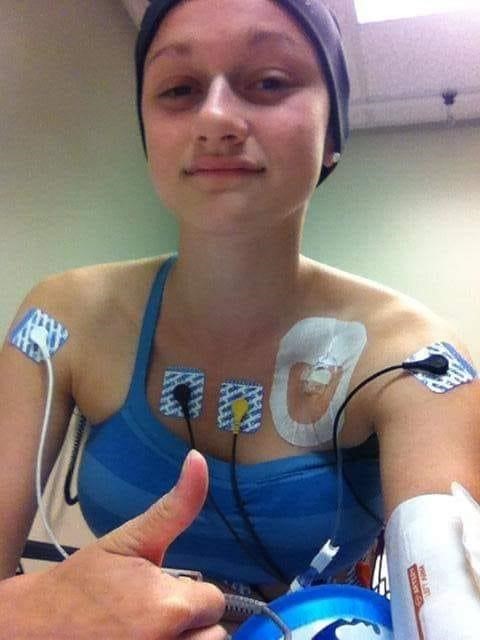
Paciente con disautonomía con Holter y Monitor Cardiaco
La palabra disautonomía se compone del prefijo: dis que indica; disfunción o falla y el sufijo; autonomía, que hace referencia al Sistema Nervioso Autónomo, es decir, se trata de la falla de la comunicación nerviosa para regular las funciones involuntarias o neurovegetativas; las cuales, el organismo realiza de manera automática para prevalecer el equilibrio interno u homeóstasis.
Es una condición crónica y discapacidad invisible, porque quien la presenta; luce completamente sano, lo que genera desconfianza y suspicacia tanto de parte de los médicos como de la sociedad en general. Como es de origen neurológico; los síntomas se manifiestan a nivel interno, por lo tanto; son invisibles al ojo humano.
Sin embargo, en el momento en el que aparecen los síntomas; su semblante cambia, pues su rostro se torna pálido y sus párpados se ven caídos y por consiguiente; su expresión denota sueño, cansancio y se sienten débiles, al grado que los testimonios recabados coinciden en manifestar sentirse incapaces para ponerse de pie o para caminar. Muchos pacientes disautónomos puntualizan que aunque la mente está activa, cuando tienen crisis sintomática; su cuerpo no les responde y señalan que hay días que incluso tienen problemas para levantarse de la cama y para realizar sus actividades cotidianas.
En libros de fisiología humana se establece que el Sistema Nervioso Autónomo está conformado por el encéfalo; el centro de comando donde se procesan, se envían y reciben las instrucciones para que los órganos y sistemas realicen sus funciones de manera automática, también lo conforma la médula espinal y los nervios que están presentes a lo largo y ancho del cuerpo humano; los cuales, comunican a los órganos y sistemas las instrucciones y es así como el Sistema Nervioso Autónomo controla el 90% de las funciones involuntarias.
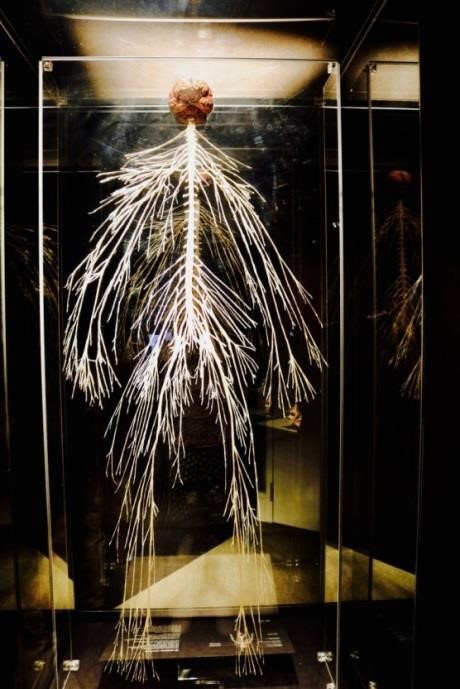
Imagen del Sistema Nervioso real
Los síntomas de la disautonomía son extensos e impredecibles y provoca variaciones extremas y opuestas de presión arterial y pulso cardiaco, mareos, pérdida de equilibrio, sensación de desmayo, desmayos, náuseas, vómitos, fatiga, debilidad, ardor en los ojos, visión borrosa o de túnel, palidez, frío en brazos y piernas, sudoración excesiva, insomnio, somnolencia permanente, dolores crónicos; de cabeza (migraña), musculares y articulares, opresión en el pecho, problemas para respirar como falta de aliento, problemas gastrointestinales, intolerancia a permanecer de pie y para caminar largas distancias, entre muchos otros.
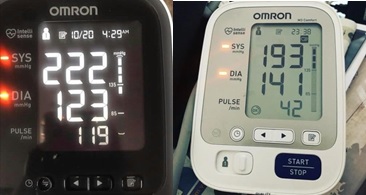
Los rangos normales de presión arterial son de 120 / 80 y el pulso regular es de 60 latidos por minuto, en cambio, las personas con disautonomía pueden presentar presión alta de 222/123 y pulso alto de hasta 200 latidos por minuto, o por el contrario; presión baja de 60/40 con pulso de hasta 30 latidos por minuto o con rangos elevados y opuestos entre sí, situación cardiovascular que desencadena sensación de desmayo, los desmayos y una larga cadena de signos y síntomas.

De entre los 15 tipos de disautonomía que existen, se encuentran; el de tipo de taquicardia postural ortostática o por sus siglas en Inglés (POTS) que se caracteriza por la aceleración del pulso cardiaco por presentar taquicardia elevada y persistente. Incluso, se han encontrado casos e historiales médicos en el que los disautónomos alcanzan o hasta rebasan pulso de 200 pulsaciones por minuto al ponerse de pie.
El segundo tipo más común de disautonomía es el Síncope Neurocardiogénico o Vasovagal, que se caracteriza por la caída abrupta de la presión arterial; lo cual, deriva en desmayos o síncopes por la reducción de oxigenación y sangre y para equilibrarse automáticamente; el organismo se restaura por sí mismo y envía la señal de reinicio como mecanismo de defensa para que se normalice el flujo de ambos elementos vitales para el correcto funcionamiento del cuerpo.
El tercer tipo más común es la Hipotensión ortostática o postural; que se caracteriza por la caída súbita de la presión arterial al ponerse de pie y ésta puede disminuir a un rango de 60/40 con pulso extremadamente bajo, aunque hay casos en los que les da taquicardia y la presión permanece en un rango bajo.
Los síntomas pueden detonarse por múltiples factores; lo que los convierte en impredecibles, pues muchos de ellos son completamente ajenos al paciente como por ejemplo; climas extremos; muy cálidos o muy fríos, altos índices de humedad, entre otros factores, ya que la presión barométrica afecta a las condiciones cardiovasculares y respiratorias; dos afecciones importantes para los pacientes con disautonomía.
Debido a las fluctuaciones de la disautonomía y a la aparición repentina de los síntomas detonados por diversos factores; muchos de los pacientes recurren al uso de equipos de movilidad de manera parcial y/o aleatoria para recuperar su independencia y movilidad, por lo que se auxilian con el uso de la sillas de ruedas, bastón o andadera y en algunos días, pueden llegar a prescindir de cualquiera de los anteriores en función de los síntomas que presenten.

La disautonomía puede desencadenar una lista de más 100 condiciones crónicas o comorbilidades y con ello, una larga lista de síntomas debido a su gran extensión y alto grado de complejidad.
En algunos casos, los disautónomos que presentan pérdida de condición física por los múltiples síntomas que no han sido controlados con un tratamiento integral, se enfrentan a la necesidad de abandonar sus estudios o de renunciar a sus fuentes de trabajo, lo que los convierte en personas totalmente dependientes de su círculo familiar.
Aunado a la negligencia y violencia médica que viven los pacientes con disautonomía, se enfrentan al rechazo, discriminación, estigma, violencia e incomprensión tanto de la comunidad médica como del círculo familiar y social, ya que por el alto grado de desconocimiento que prevalece sobre la condición; la invalidan, minimizan sus malestares y ejercen violencia verbal, psicológica y económica en su contra, al tacharlos de mentirosos o quejumbrosos, lo que refleja un alto grado de insensibilidad e incomprensión sobre la condición crónica y discapacidad invisible.
La disautonomía es etiquetada de forma errónea como enfermedad huérfana o rara, razón por la cual; el organismo Disautonomía Internacional se ha pronunciado al respecto y niega categóricamente tal aseveración y explica que por el amplio universo de pacientes que rebasa los 70 millones de casos; no entra dentro de la clasificación de enfermedades raras, sino que es raramente diagnosticada por el amplio grado de desconocimiento e incomprensión de la comunidad médica a nivel mundial.
De acuerdo con algunas estimaciones del organismo antes mencionado, la disautonomía no es un problema de salud que aqueja sólo a las mujeres; de cada 10, un hombre lo presenta.
Los únicos especialistas que tratan la disautonomía deben ser neurólogos clínicos y cardiólogos que cuenten con una subespecialidad en arritmias, mejor conocidos como; cardiólogos electrofisiólogos.
Asimismo, los pacientes deben contar con apoyo y tratamiento personalizado e integral de un grupo multidisciplinario como; reumatólogos, gastroenterólogos, nefrólogos, inmunólogos, nutriólogos y terapeutas físicos. De ahí en fuera, ningún otro médico debe intervenir ni invadir una condición que no entra dentro de su área de especialidad.
Para diagnosticar la disautonomía, el cardiólogo experto en arritmias debe solicitar la realización de la prueba de inclinación en mesa basculante o también llamada tilt-test, el costo de este estudio para este 2021 va de los 5 mil pesos en el interior del país, mientras que en hospitales de la Ciudad de México el costo alcanza los 9 mil cuatrocientos cuarenta y dos pesos y en otro de los pocos hospitales que cuenta con el equipo, el estudio cuesta 11 mil ochocientos cuarenta y dos pesos.
Octubre es el mes para darle mayor visibilidad, sensibilizar y concientizar sobre la disautonomía y el color del listón que lo representa es el azul turquesa.
DISAUTONOMÍA: ASOCIADA A UNA CADENA DE NEGLIGENCIAS Y VIOLENCIA MÉDICA
Dentro de la comunidad médica de México, tanto en hospitales públicos como privados; la mayoría de los médicos, enfermeras y el personal de apoyo; ignoran, desconocen, minimizan, desestiman, estigmatizan y discriminan a pacientes con disautonomía, al grado incurrir en actos de negligencia y violencia médica, esto; de acuerdo a los múltiples testimonios y evidencias recabadas.
Se recopilaron testimonios de varios casos en los que los disautónomos de México fueron diagnosticados de forma errónea con problemas psiquiátricos y psicológicos como; trastorno de ansiedad, depresión, estrés psicológico, epilepsia, trastorno de personalidad, hipocondría, locura, déficit de atención o cualquier otro padecimiento de origen mental, todo ello, sin haberles realizado los estudios necesarios para diagnosticarles correctamente y pese a lo anterior, los médicos les prescriben antiepilépticos, ansiolíticos y antidepresivos y los remitieron con médicos psiquiatras sin evidencia médica ni científica que compruebe que existe alguna correlación entre la disautonomía con condiciones de carácter psicológico o psiquiátrico.
Receta de paciente disautónoma enviada al área de psiquiatría por una cardióloga del IMSS
Los casos de negligencia médica por diagnósticos médicos errados y subsecuentes tratamientos erróneos, que provocan efectos adversos se replican en el grueso de los pacientes con disautonomía en todo México.
El Organismo Disautonomía Internacional conformado por un amplio grupo de médicos especialistas como; cardiólogos electrofisiólogos y neurólogos clínicos publicaron en febrero de 2014 un estudio médico y científico, el cual, ratifica que la disautonomía es una condición neurocardiogénica física real que nada tiene que ver con condiciones psicológicas ni psiquiátricas como erróneamente aseveran los médicos de México, al confundirla con epilepsia, ataques de pánico, ansiedad, depresión, estrés, nervios, hipocondría o etiquetándolas como pacientes “locas” (sic) o con problemas referentes a su estabilidad mental y emocional.
Un grupo extenso de disautónomos entrevistados de enero de 2015 a febrero de 2021 declararon haber tardado de entre 4 hasta 33 años para ser diagnosticados con disautonomía, luego de haber peregrinado por diferentes hospitales públicos y privados, tiempo durante el cual; los médicos les aseguraban que sus síntomas obedecían a problemas psiquiátricos, psicológicos o que todo estaba en su mente y que se inventaban enfermedades con el propósito de llamar la atención, como pretexto para ser flojos y por si fuese poco, los médicos la asocian a problemas hormonales por razón de género.
Mariana, mujer de 40 años en entrevista exclusiva relata su caso y refiere que tardó 30 años para ser correctamente diagnosticada con disautonomía. 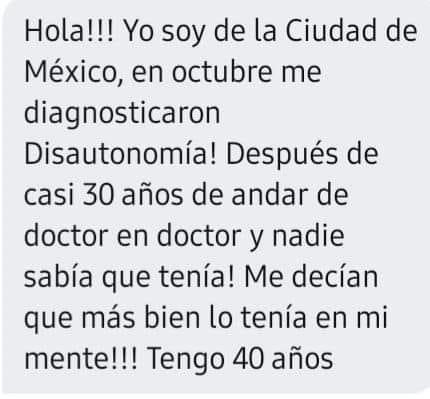
“Entre los 10 y 11 años yo me desmayaba mucho, era famosa porque me desmayaba, me daba mucha taquicardia, me faltaba el aire porque la taquicardia era bastante fuerte y yo lo podía sentir”, relató Mariana.
Además, Mariana confesó que los síntomas más comunes y problemáticos han sido las alteraciones gastrointestinales que terminaban en desmayos y que muchas veces le diagnosticaron; colitis, gastritis, reflujo y la operaron de funduplicatura de Nissen que es un procedimiento, en el cual, se realizan pliegues al fondo del estómago y es usado para resolver patologías relacionadas con el esófago porque le aseguraron que tenía esofagitis grado 4 y confiesa que dicha cirugía no le ayudó porque continúa con los síntomas gastrointestinales y ahora sabe que es debido a la disautonomía.
“Un gastro me dijo; ya te revisé, no tienes nada, ya revisé todos tus estudios y todo está bien, yo creo que más bien tú lo tienes en la mente, tú te estresas tanto, has de ser muy aprehensiva, muy enojona, has de querer controlar todo y por eso tu estómago se irrita y por eso tienes tanta diarrea”, citó Mariana con la voz quebrada.
“En ese momento me sentí más sola que nunca porque, que un médico te diga que tú misma psicológicamente te estas provocando unos dolores intensos en el estómago, que no puedes digerir la comida, o sea, tu lo ves en tu cuerpo, es un golpe muy fuerte y no fue el único que me lo dijo, otro gastroenterólogo, otro internista, psiquiatras, etcétera, fue tanto que me lo dijeron que me lo creí y así estuve”.
Mariana mencionó que durante muchos años fue diagnosticada con depresión y ansiedad y que ha ido con psiquiatras a quienes les ha contado sus problemas gastrointestinales y ha estado medicada con antidepresivos y ansiolíticos y que muchos de ellos le han dicho que ella se lo inventaba, después fue con otra psiquiatra quien la remitió con un internista y en octubre de 2020 fue diagnosticada con disautonomía, luego de recibir el diagnóstico confesó que lloró.
“Me siento más optimista de que no estoy loca, de que no soy hipocondriaca como algunos médicos me llamaron, de que no invento mis padecimientos, de que los vivo y son reales, mis taquicardias, mis desmayos, mis náuseas y mareos; siguen, ésta es una enfermedad que se sobrelleva, que tristemente, aunque tengas dolores musculares, tengas retortijones; la gente no lo ve, por lo tanto, no te cree o te dicen; te cayó mal, mañana estarás bien”.
“La violencia médica que viví muchísimos años me limitó y nunca funcionó el tratamiento y todos lo hemos vivido. Es triste que no haya tanta investigación aquí en México”, concluyó.
Fernanda de 30 años durante 22 años acudió con médicos de diferentes especialidades y hasta hace 8 años fue diagnosticada con disautonomía con arritmia sinusual, compartió que sabe que desde bebé ha tenido los síntomas y comenta que su mamá le ha dicho que a los pocos meses de nacida le empezaron a detectar cuadros de hipotermia y constantes problemas de presión baja, a lo que los médicos le decían a su madre que era el frío o que se estaba adaptando al mundo.
“Mi corazón duele, siento punzadas muy fuertes, sólo pueden detenerse al presionar muy fuerte, por medio del tacto encuentro el punto correcto. Era niña deportista, pero sufría desmayos al entrenar; fue así como me volví solitaria y buscaba excusas para evitar las clases de deportes en la primaria y secundaria”.
Fernanda recuerda que en la secundaria sus síntomas se tornaron mucho más agudos y que en esa etapa aparecieron los síntomas gastrointestinales; colitis, gastritis, vómitos, reflujo y como en esa época estaba en boga la bulimia y la anorexia entre las adolescentes, los psicólogos de la escuela y los médicos trataron su enfermedad como si fuera anorexia y eso le afectó anímicamente porque sabía que no lo tenía y porque iba a terapias y agregó que incluso intentaron hacerla engordar.
Los problemas gastrointestinales recurrentes que tenía Fernanda influyeron en el aumento de sus desmayos; de ahí que la conclusión del médico fue que además de tener anorexia también tenía anemia y que con los tratamientos para combatir dichos padecimientos; sus malestares desaparecerían, cosa que no ocurrió porque la disautonomía es una condición crónica para la cual no hay cura ni tratamiento específico.
Fernanda detalló que mientras estudió la Universidad, para entonces, ya se había retirado de los deportes tras haber sufrido golpes y lesiones por los desmayos y que siguió en búsqueda de su diagnóstico y pese haber acudido con internistas, neurólogos y otros médicos; ninguno le encontró nada y siempre le dijeron que su estado de salud era óptimo y que todo estaba en orden.
La joven entrevistada agregó que durante el transcurso de esos 22 años terminó en el psiquiatra porque antes de saber que tiene disautonomía, le dijeron que tenía depresión; por lo que le prescribieron antidepresivos; los cuales, le afectaron y sus síntomas aumentaron y recuerda haberse puesto muy mal.
Luisa de 18 años de edad, declaró en entrevista que empezó con los síntomas de disautonomía a los 8 años y menciona que al estar de pie de pronto se sintió mal y se desmayó, el médico que la atendió en ese entonces le diagnosticó anemia, por lo que le prescribió vitaminas y después de 2 años recuerda haber estado bien y posteriormente, regresaron sus desmayos los cuales; se volvieron más constantes, pues en un inicio, eran cada 6 meses y luego, cada 3 meses.
Como sus desmayos se tornaron más frecuentes, la madre de Luisa la llevó a urgencias a un hospital del ISSSTE en donde una doctora les mencionó que probablemente lo que tenía era epilepsia atónica y de ahí, la remitieron con una neuróloga pediatra quien le mandó hacer un electroencefalograma y una tomografía, y dado que su computadora no contaba con lector de disco compacto; no lo interpretó en el momento y prometió llevárselos a casa para revisarlos y en la siguiente cita le aseveró que Luisa tenía epilepsia.
“Yo no pude ver mis estudios, a mí no me constaba, confié en su palabra y me mandó medicamentos para la epilepsia, pasaron los años y yo seguía desmayándome, aunque seguía con todos los medicamentos; yo seguía igual, no me funcionaba. Yo sabía que no tenía epilepsia, mi error fue confiar porque la doctora no se tomó el tiempo para revisar mis estudios y por ella, yo tuve 8 años un diagnóstico erróneo, donde no tuve calidad de vida porque seguía mal y ella atrasó mi búsqueda para tener mi diagnóstico”.
La joven Luisa agrega que tiene grabado en su memoria que constantemente entraba y salía de urgencias y que la neuróloga pediatra del ISSSTE le gritaba y la hacía llorar porque le aseguraba que todos los síntomas que decía que tenía eran fingidos, que no era nada y que ella lo inventaba para llamar la atención por “achacosa y quejumbrosa”.
Luisa recuerda que al cumplir los 16 años sus desmayos se dispararon y mientras en un principio se desmayaba 3 o 4 veces al día; éstos, se volvieron más constantes y prolongados, pues mientras en un inicio permanecía inconsciente algunos segundos, después no despertaba luego de varios minutos y en el transcurso en que permanecía inconsciente respiraba de manera agitada.
“Mi mamá y yo recorrimos miles y miles de doctores; los cuales, no daban con mi diagnóstico, entraba y salía de los hospitales y no encontraban nada, hasta que llegamos con el doctor que me hizo la prueba de inclinación y me explicó que tengo disautonomía, en ese momento sentí un gran alivio porque por fin sabía qué tenía y por qué me pasaba todo”.
Después de 5 meses de haber sido diagnosticada, Luisa pensó que estaba controlada hasta que un día en cuarto semestre de preparatoria, se sintió mal en clase y de 9:00 de la mañana a 12:00 del día se desmayó 6 veces con prolongación de media hora a 40 minutos cada uno y por cuestión de salud, después de ese episodio, tuvo que darse de baja de la escuela durante un año hasta que logró controlar sus síntomas y así retomó sus estudios.
“Quiero hacernos visibles para que a ninguna otra persona que tenga disautonomía le tome tantos años encontrarla, para que los doctores dejen su incompetencia a un lado y se pongan a estudiar las nuevas enfermedades que hay y no crean que estoy loca”, enfatizó la joven.
No se anexan evidencias del diagnóstico erróneo porque la joven entrevistada explicó que el expediente se encuentra archivado en un hospital del ISSSTE y por lo mismo, ni ella ni su familia tienen acceso a los estudios referidos para evidenciar su caso de negligencia médica.
En noviembre de 2020 Luisa fue intervenida quirúrgicamente en un hospital particular para extirparle un tumor.
La reportera que sustenta la presente investigación tuvo acceso tanto al reporte de patología como a evidencias fotográficas y hasta la fecha, tanto la joven como su familia desconocen si Luisa pudo haber desarrollado la tumoración por haber estado tomando anticonvulsivantes durante varios años sin tener epilepsia, sino disautonomía debido a un diagnóstico erróneo por parte de médicos mujeres del ISSSTE.
Este hecho coincide con el de la joven María, quien después de más de una década de recorrer hospitales públicos y privados, recién diagnosticada con disautonomía, el neurólogo que la atendía le prescribió Epival; un anticonvulsivante de 500 miligramos, modafinilo; un medicamento para mantener despiertas a las personas con narcolepsia por presentar somnolencia excesiva y por su parte, el cardiólogo que la atendía; le prescribió 2 betabloqueadores; en un inicio propanolol y por presentar efectos secundarios y aumento de sus síntomas; le sustituyó el tratamiento por metroprolol de 100 miligramos diarios.
Al mes de recibir tratamiento para la disautonomía, la joven María menciona que recuerda que un día en el que se dirigía a su consulta con el cardiólogo, durante el trayecto tuvo ataques de asfixia muy fuertes en el transporte, que tenía visión borrosa, mareos muy fuertes que la hacían perder el equilibrio fácilmente y le impedían caminar por sí misma; por lo que al llegar al consultorio se estrelló con el módulo y recuerda que sentía palpitaciones muy fuertes.
María declaró que el día en el que tuvo aquella crisis tan fuerte, la persona que le realizó el electrocardiograma y el cardiólogo le detectaron 2 protuberancias de aproximadamente 4 centímetros de diámetro, mismas que anteriormente no tenía, y la joven señala que continuó con el tratamiento del cardiólogo 3 años y del neurólogo un año y medio, y que luego de haber sido sometida a un proceso de desintoxicación, asegura que al dejar de tomar los 15 medicamentos que le habían prescrito; los nódulos que tenía desaparecieron.
Por su parte, Adriana; médico pediatra y disautónoma tardó 33 años en recibir su diagnóstico, recuerda haber presentado los primeros síntomas entre los 4 y 5 años, periodo durante el cual, se desmayaba ocasionalmente posterior a una crisis de dolor. No fue sino hasta el año 2017 en un día en el que mientras manejaba se sintió mal; llegó a urgencias y el cardiólogo le dio su diagnóstico después de analizar un holter y un ecocardiograma.
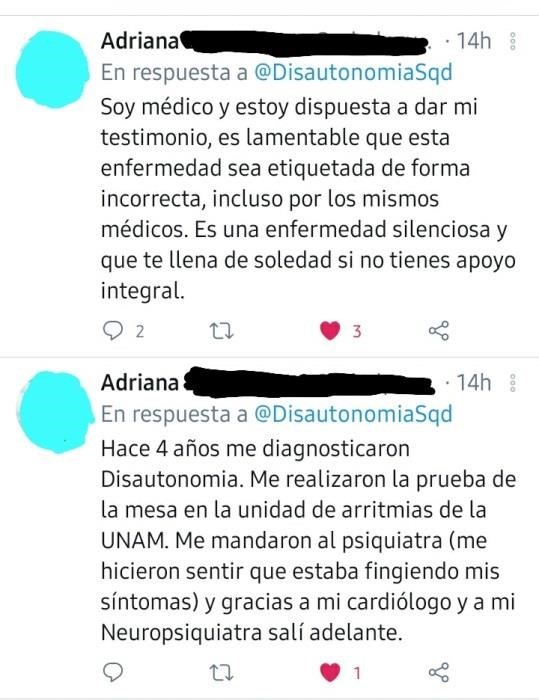
Después, un internista le sugirió a la Dra. Adriana que visitara a una psiquiatra y como se sentía mal físicamente porque sus propios colegas no le creían, siguió la recomendación y le recetaron un ansiolítico, por lo que ella le pregunto que si no creía que sus síntomas eran por la misma disautonomía y la psiquiatra le contestó; “yo no sé si sea por la disautonomía, lo que sí sé es que tú tienes ansiedad”.
“Me sentí horrible, estaba tratando los síntomas, no a un paciente. Me sentí decepcionada y sin embargo, tomé el medicamento. Esa noche no pude dormir porque aumentó la taquicardia. Fue la primera y última vez que tomé el medicamento”, confesó la pediatra y disautónoma.
La doctora Adriana declaró que le realizaron la prueba de inclinación en el área de arritmias de la UNAM en el Hospital General de México, y que a pesar de que la prueba salió positiva; el personal que le realizó el estudio comentó en frente de ella que lo que tenía era un proceso neurológico o de origen psicológico.
“Eso me molestó mucho, en ningún momento mencioné que era médico. Sin embargo, los síntomas y malestares que tenía eran reales y ya estaban afectando mi calidad de vida. Empecé a sentir una sensación de sobrecarga en el pecho que era cada vez más constante y angustiante, sobretodo porque no permitía que realizara mi vida cotidiana. Después de salir del estudio estaba desesperada”.
La doctora se sintió confundida y estuvo decidida averiguar la verdad, acudió a una psicóloga quién la escuchó y concluyó que no tenía ningún proceso psicológico que causara esos síntomas, ya que no concordaban con ninguna patología de esa índole y posterior a ello, un neurólogo le confirmó el cuadro de disautonomía tras analizar los resultados del electroencefalograma y de la resonancia magnética.
“Los pacientes con disautonomía existimos, somos reales y nuestros síntomas son reales. Pienso que deberíamos tener un manejo integral y no ser catalogados como personas con problemas mentales, no deberíamos ser estigmatizados. Muchos médicos por desconocimiento del padecimiento a fondo hacen estas conclusiones”; aseveró la médica pediatra y paciente disautónoma.
La pediatra exhorta a sus colegas hacer un mayor estudio del padecimiento, los invita a actualizarse y puntualiza que como en cualquier padecimiento y como debe ocurrir con cualquier otro paciente, deben recordar la frase: “no hay enfermedades, sino enfermos” y los invita a tratarlos como a cualquier otro paciente, con amabilidad y comprensión, sin estigmatizarlos porque muchos han pasado por un proceso tortuosos desde el inicio.
En 2018 María José de 25 años, disautónoma originaria de Monterrey, Nuevo León compartió su testimonio en el cual señalaba que antes de ser diagnosticada, cuando tenía 18 años hubo un médico que la atendió que le indicó a sus padres que para curarla era necesario que la internaran en una institución psiquiátrica, ya que asociaba su supuesta tristeza y apatía por la vida con los síntomas de la disautonomía.
La familia de la joven y ella continuaron su búsqueda para obtener un diagnóstico y 4 años después, María José supo que tiene disautonomía. En el momento de la entrevista, la joven se acababa de haber graduado de la universidad y acababa de ser contratada en su primer trabajo.
Un integrante de la comunidad médica y familiar de un paciente con disautonomía, a quien identificaremos por motivos de seguridad como testigo protegido declaró que el cardiólogo electrofisiólogo que atiende a su familiar, le prescribió; Midodrina, medicamento, el cual, no se encuentra disponible en el mercado, ya que ningún laboratorio o empresa farmacéutica ha estado interesada en traer la patente a México, por lo que hay que exportarla de Estados Unidos y se consigue en el mercado negro a un precio de entre $3 mil a $3 mil 500 pesos por un frasco de 100 pastillas.
Al igual que el resto de testimonios recabados, el testigo protegido coincide con lo ya mencionado por los disautónomos, quienes aseguran que sus cardiólogos tratantes cuando les prescriben la Midodrina o Gutrón y/o les prescriben; Florinef o fludrocortisona; les proporcionan teléfonos de diferentes personas que fungen el papel de distribuidores y comercializadores externos, algunos son de farmacias de Monterrey y otros son personas ajenas al sector farmacéutico.

“Yo sé que es como una mafia, pues supongo que algún beneficio debe de tener de ello; si no, ¿cómo es que sabe que esos judíos riquillos lo venden?”, declaró el testigo protegido.
Además, el testigo refirió que el medicamento lo entregan sin su respectiva caja y que se excusan con decirles que es “para pasarlo sin problemas”, que no dan recibo y que sólo aceptan pago en efectivo.
Incluso, una testigo anónima quien es disautónoma declaró que fue medicada con midodrina y posteriormente con fludrocortisona y que aunque fueron 2 médicos diferentes quienes le atendieron, al prescribirle el tratamiento para la disautonomía; ellos mismos le vendían los medicamentos en sus consultorios y el precio de ambos medicamentos era de 3 mil pesos y a solicitud expresa de un comprobante o recibo de compra, manifestó que jamás se los proporcionaron por tratarse de su médico tratante quien se lo vendía.
El testimonio anterior coincide con una declaración recabada en 2017 por parte de una cardióloga quién compartió off de record que aprovechaba los viajes que realizaba a los congresos médicos en el extranjero; en Estados Unidos e Italia para adquirir Midodrina, ya que al contar con una licencia médica le era más fácil adquirirla para traerla a México y posteriormente vendérsela a sus pacientes con disautonomía.
Por su parte, la señora María es madre de familia de una joven de 17 años con disautonomía, quien es atendida en el Instituto Mexicano del Seguro Social (IMSS) y también de manera privada.
La señora María considera que a su hija “nunca la han tomado en serio”, e indica que además de la condición crónica ya referida, la joven tiene afectación en la vejiga, también declaró que el tratamiento de su hija está basado en la fludrocortisona y manifiesta que el estado de salud de su hija se ha deteriorado mucho, que no tiene una vida normal y que depende completamente de ella.
TRATAMIENTOS PARA DISAUTONOMÍA: ERRADOS Y CON EFECTOS SECUNDARIOS
Las investigaciones realizadas arrojan que los tratamientos más comunes para pacientes con disautonomía en su mayoría son errados, ofrecen un efecto placebo y provocan efectos secundarios permanentes y severos.
Los neurólogos y cardiólogos que atienden pacientes con disautonomía prescriben antidepresivos porque tienen la falsa creencia que éstos disminuyen la taquicardia y en contrapartida agudizan los síntomas propios de la condición a tratar y causan diversos efectos secundarios como: náuseas, mayor apetito, aumento de peso por alteraciones del metabolismo, fatiga, somnolencia en el día e insomnio en las noches, sequedad en la boca, estreñimiento, mareos, nerviosismo, agitación, ansiedad, aumenta el ritmo cardiaco irregular, más una larga lista.
Incluso, la propia página de la Clínica Mayo establece que los antidepresivos no deben usarse en caso de tener problemas cardíacos como tal y como sucede en casos de disautonomía.
Por su parte, los neurocirujanos, psiquiatras, psicólogos e internistas que invaden una condición que no pertenece a su especialidad; prescriben a los disautónomos ansiolíticos, ya que asocian los síntomas de la disautonomía con los de la ansiedad por presentar algunos síntomas parecidos como el insomnio que ocurre por el aumento del ritmo cardiaco (taquicardia), que su vez conduce a una respiración acelerada, por manifestar sensación de debilidad y cansancio por la propia fatiga crónica, por los problemas gastrointestinales y por tener sudoración excesiva, ya que el cuerpo de un disautónomo no regula la temperatura corporal y la taquicardia incide en el aumento de la sudoración.
De acuerdo con un estudio publicado en la Biblioteca Nacional de Medicina dependiente del Centro Nacional de Información Biotecnológica de Estados Unidos informa que los ansiolíticos pueden causar una amplia gama de efectos adversos, que muchos sistemas fisiológicos pueden verse afectados dado que la acción principal de los fármacos actúa sobre el Sistema Nervioso Central.
El estudio señala que todos los medicamentos para combatir la ansiedad tienen el potencial de producir efectos adversos sobre las funciones cerebrales superiores. Advierte que el efecto más común es la sedación excesiva; es decir, causa un aletargamiento porque incrementa el estado de relajación y calma, aunado a que potencializa el estado de somnolencia permanente y excesiva.
Cabe destacar que en el estudio se alerta sobre el alto porcentaje de desarrollar dependencia por los fármacos de este tipo, lo que representa un problema mayor y advierte el alto riesgo de combinar alcohol u otras sustancias mientras están bajo este tratamiento médico.
En la gran mayoría de los casos, los neurólogos tienden a prescribir a los pacientes disautónomos antiepilépticos, ya que confunden las crisis convulsivas propias de la epilepsia con los desmayos frecuentes y la pérdida de conocimiento; síntoma característico de la disautonomía.
La revista de Neurología de Barcelona España señala que: “los medicamentos antiepilépticos tienen efectos secundarios que alteran la conducta y el proceso cognitivo, independientemente de la enfermedad”.
La Dra. española Mar Carreño indica que entre los efectos adversos de los antiepilépticos son: somnolencia, fatiga, sensación de desmayo, dolor de cabeza y de entre los efectos más graves menciona; hepatitis, pancreatitis, disminución de los cálculos sanguíneos o alergias graves, efectos metabólicos, osteoporosis y afectación psicomotora, mayor lentitud durante el proceso de pensamiento y reacción, problemas de memoria que deriva en la dificultad para encontrar las palabras precisas que se desea emplear, entre muchos otros.
La pediatra Susana Alberola López de Palencia, España, agrega que de entre los efectos secundarios que provocan los antiepilépticos se encuentran los mareos, la inestabilidad por pérdida de equilibrio, náuseas, vómitos, diarrea o estreñimiento, cambio de apetito, dolor de espalda, agitación, cambios de estado de ánimo, pensamientos anormales, temblores, visión borrosa o doble y dificultad para concentrarse.
Además, recomienda que se debe prestar mayor atención en caso de la aparición de algunos síntomas como; sangrados o moretones inexplicables, dificultad para respirar o tragar, disminución de la temperatura corporal, confusión, urticaria, dolor en el pecho, cansancio excesivo o ideas suicidas.

Entre los tratamientos farmacológicos más comunes y dañinos que prescriben los cardiólogos electrofisiólogos se encuentra; la fludrocortisona o florinef, que son esteroides que incluye cortisona, mismas que, las producen las glándulas adrenales que se encuentran en la parte superior de cada riñón y producen diferentes hormonas que actúan como mensajeros químicos que viajan a través del torrente sanguíneo a diferentes partes del cuerpo.
Dichas hormonas son esenciales para la vida porque ayudan a regular la función cardiovascular, metabólica, inmunológica y en general, para preservar el equilibrio interno.
La Clínica Mayo advierte que los corticosteroides pueden producir efectos secundarios, y que algunos pueden causar problemas de salud significativos.
Entre los efectos secundarios que enumera se encuentran: presión arterial alta, retención de líquidos que causa hinchazón en la parte inferior de las piernas, cambios de humor, problemas de memoria, cambios de comportamiento, afectación psicológica como; confusión o delirio, malestar estomacal, aumento de peso por cambios físicos por disminución del metabólicos por la formación de depósitos de grasa en abdomen, cara y parte posterior del cuello.
El consumo prolongado de corticosteroides puede provocar que los pacientes experimenten presión elevada en los ojos (glaucoma), que se nuble o cristalice uno o ambos ojos por la formación de cataratas, hinchazón de la cara, diabetes, tienen mayor riesgo de contraer infecciones por bacterias o virus; debido a que provocan una supresión del Sistema Inmune; son proclives a desarrollar osteoporosis y a presentar fracturas por el adelgazamiento de los huesos.
El organismo suprime la producción de hormonas que producen las glándulas suprarrenales dado que éste detecta que el organismo no las necesita porque se consumen de forma artificial; lo que puede derivar en una variedad de signos y síntomas como: fatiga intensa, pérdida del apetito, náuseas y debilidad muscular.
Cabe señalar que la fludrocortisona regula el balance de agua y sales en el organismo, por lo que su consumo favorece la retención de líquidos, también intervienen en el incremento de la frecuencia cardiaca, el riego sanguíneo a diferentes órganos como: cerebro, corazón y músculos e intervienen en la producción de energía del organismo.
En la página de la Biblioteca Nacional de Medicina de los Estados Unidos se indica que entre los efectos que provoca la fludrocortisona también se encuentra; el malestar estomacal, vómitos, dolor de cabeza, mareos, insomnio, agitación, depresión, ansiedad, problemas menstruales; (ausencia del periodo o periodos irregulares) y síntomas de resfriado o infección.
Aunado a lo anterior, el fludrocortisona provoca efectos como; opresión en el pecho o la garganta, problemas para respirar, tragar o hablar, ronquera inusual, dolor de garganta, de oídos, fosas nasales, tos, flemas, dolor al orinar, confusión, somnolencia, sed, hambre, sofocos, respiración acelerada, náuseas, vómitos, mareos, desmayos, sensación de cansancio, fala de apetito, aumento o pérdida de peso de forma involuntaria, variaciones de pulso, convulsiones, pancreatitis, dolor de espalda, de huesos y articulaciones, insomnio, sudoración, vomitar o defecar con sangre, hematomas o hemorragias sin motivo.

Por otro lado, uno de los medicamentos comunes para tratar la disautonomía es la midodrina; medicamento empleado para tratar presión baja; la sustancia activa provoca constricción (estrechamiento) de los vasos sanguíneos, estimula las terminaciones y como resultado de dicha acción; aumenta la presión arterial.
Mientras que los cardiólogos prometen a los disautónomos que al tomar midodrina se sentirán mejor y que tendrán una mejor calidad de vida, los análisis señalan que no hay garantía alguna que presenten mejoría y por el contrario, el consumo de este fármaco recrudece los síntomas propios de la condición cardiovascular y provoca una lista extensa de efectos secundarios.
La reacción adversa más grave es la presión arterial elevada en reposo, la cual; en caso de mantenerse puede llegar a causar un accidente cerebrovascular, infarto, insuficiencia cardiaca, renal de manera individual o colectiva con la posibilidad de tener consecuencias fatales.
Otro de los efectos graves que hay que mencionar es que la sustancia activa es digerida a través del sistema digestivo, que la metaboliza el hígado y que posteriormente se elimina a través de los riñones, como resultado de este proceso; puede provocar daño hepático o renal tal como lo señalan los estudios médicos y científicos.
Otros de los efectos que provoca son; variaciones cardiovasculares, percepción de palpitaciones en los oídos, dolor de cabeza, visión borrosa, pulso bajo, frecuencia, urgencia, dolor y dificultad al orinar, entumecimiento, hormigueo, calambres en las piernas, insomnio, mareo, cansancio, escalofríos, dolor de estómago, náuseas, ansiedad, confusión, opresión en el pecho, problemas para respirar y convulsiones.
Combinar la midodrina con otros fármacos favorece el aumento de la presión arterial, entre los medicamentos contraindicados se encuentran; la fludrocortisona, los antidepresivos, medicamentos para la presión arterial, el asma, la migraña; todos los medicamentos que los neurólogos y cardiólogos combinan debido a la complejidad y extensión de los síntomas de la disautonomía.

El tratamiento más común para tratar a los pacientes con disautonomía y a la vez el más económico y accesible porque no hay que exportarlo de Estados Unidos como sucede con el Fludrocortisona y la Midodrina; son los betabloqueadores, la sustancia activa de éstos hace que el corazón lata más despacio y con menos fuerza, por lo que también disminuye la presión arterial.
Algunos de los betabloqueadores empleados como tratamiento farmacológico para la disautonomía son; atenolol, bisoprolol, metroprolol y propanolol.
Si bien son empleados para tratar las arritmias cardiacas, también pueden provocar efectos secundarios como: aumento de peso involuntario por reducción del metabolismo, fatiga, pies y manos fríos, depresión, dificultad para respirar, trastornos del sueño, además hay varias contraindicaciones dignas de tomar en consideración; no son recomendables para pacientes asmáticos o con problemas de respiración, ya que puede desencadenar ataques de asma y asfixia graves.
Además, pueden producir reducción de azúcar (glucosa) en sangre, lo que desencadena; mareos, temblores, dolor de cabeza, entre otros síntomas.
Una acotación importante es que los expertos aconsejan que no es recomendable dejar de tomar abruptamente los betabloqueadores porque en caso de hacerlo, podría aumentar el riesgo de tener un ataque cardiaco o de desarrollar otro problema cardiovascular de consideración que ponga en riesgo su salud y su vida.
Los cardiólogos que atienden a pacientes con disautonomía tienden a fomentar el consumo de bebidas altas en sodio y electrolitos como; las bebidas energizantes, con electrolitos y el agua mineral, para regular las alteraciones cardiovasculares, aun cuando datos médicos y científicos señalan que ingerir altas cantidades de sodio; aumenta el riesgo de desarrollar cálculos renales, ya que incrementa la eliminación de calcio urinario que a su vez incide en la formación de cristales, lo que desencadena la formación de piedras en los riñones.
Como parte del tratamiento farmacológico como se puede observar en una de las recetas anexadas, los cardiólogos recomiendan el consumo de agua mineral en altas cantidades.
Además, en 2019 hubo una controversia relacionada con el agua mineral pues la Administración de Alimentos y Medicamentos (FDA) de Estados Unidos reportó que una marca de agua mineral de México contenía altos índices de arsénico; un elemento altamente cancerígeno y que su contenido rebasaba el límite permitido para este tipo de agua embotellada.
TRATAMIENTOS INEFICACES QUE PRESCRIBEN A DISAUTÓNOMOS
Casos detectados indican que hay médicos que aplican tratamientos ineficaces a los pacientes con disautonomía como; la implantación de un marcapasos a pesar de que hay fuentes médicas y científicas que establecen que la condición a tratar obedece a una falla en la comunicación nerviosa del Sistema Nervioso Autónomo, por lo que se ve afectada la correcta regulación de las funciones involuntarias; entre ellas, la cardiovascular y que el corazón se encuentra en perfecto estado por lo que esa opción no les proporciona ninguna mejoría.
Dentro del proceso de investigación encontramos casos en los que los cardiólogos prescriben a sus pacientes disautónomos; el salbutamol en aerosol, un fármaco broncodilatador muy común para tratar pacientes con asma; enfermedad respiratoria en la que los pacientes tienen dificultad para respirar porque las vías respiratorias se estrechan y se hinchan.
Los efectos secundarios del salbutamol incluyen; nerviosismo o temblores, dolor de cabeza, irritación nasal o de garganta y dolores musculares. Los efectos más graves son; frecuencia cardíaca rápida (taquicardia) y sensación de agitación.

Otros de los tratamientos aplicados de forma errónea a pacientes con disautonomía en México, bajo la promesa de que ambas opciones les regenerarían el Sistema Nervioso y que por consiguiente; notarían una mejoría en su salud y les ayudaría a tener una mejor calidad de vida son; el Factor de Transferencia y las vacunas de células madre; tratamientos costosos de los cuales no hay evidencia médica ni científica que prueben que ofrecen efectos paliativos y que sean seguros y confiables.
Recibimos la denuncia que hay médicos que llegan a cobrar 15 mil pesos por cada vacuna de células madre y que el tratamiento se les aplica una vez al mes y que de igual forma el costo por el factor de transferencia también rebasan los 10 mil pesos por sesión.
FORMACIÓN DE ESPECIALISTAS DE DISAUTONOMÍA
La carrera de medicina dura 6 años, posterior a ello, cursan el internado; tiempo durante el cual permanecen todo un año en un hospital al que fueron enviados y en donde permanecerán las 24 horas del día después, realizan un examen con base en su experiencia hospitalaria para obtener el grado de médico cirujano.
En caso de que los médicos deseen obtener una especialidad, deben ingresar a un concurso de selección para estudiar la residencia médica de su elección; la residencia de cardiología dura 3 años, mientras que la subespecialidad de electrofisiología dura 2 años.
Tanto la especialidad en cardiología como la subespecialidad en electrofisiología; ramas que estudian y tratan la disautonomía, se estudian en el Instituto Nacional de Cardiología “Ignacio Chávez” en la Ciudad de México y en ambos casos; las acreditaciones de ambas cuentan con el aval de la Universidad Nacional Autónoma de México (UNAM) junto con la Facultad de Medicina de la máxima casa de estudios.
Dentro de las instalaciones del Hospital de Cardiología existe la clínica de Disautonomía y con base en los testimonios y evidencias recabadas para la realización de la presente investigación, se detectó que los médicos encargados en la formación de los nuevos cardiólogos son los mismos que incurren en casos y prácticas de negligencia y violencia médica, lo que lo convierte en una cadena que se replica y se extiende por generaciones dentro y fuera del Hospital y a lo largo y ancho de la República Mexicana.
Con el objetivo de cuestionar a las autoridades de la Secretaría de Salud sobre la actuación de los médicos con los pacientes con disautonomía, tramitamos una solicitud para entrevistar alguna autoridad competente a través del área de Comunicación Social, a cargo de la Licenciada Sofía Granados desde el pasado 8 de enero del presente año y a la fecha de cierre de esta investigación, no recibimos respuesta a nuestra petición.
Del mismo modo, solicitamos una entrevista con el Dr. Jorge Gaspar Hernández a través de la Dirección General del Instituto Nacional de Cardiología “Ignacio Chávez” para que respondiera sobre los casos de negligencia y violencia médica en los que incurren sus egresados, dicha petición fue enviada el pasado 15 de enero y al cierre de esta edición, 15 de marzo de 2021, tampoco obtuvimos respuesta.
DISAUTONOMÍA EN ÉPOCA DE PANDEMIA
Los pacientes con disautonomía pertenecen al grupo de altor riesgo porque son pacientes inmunocomprimidos, ya que tienen daño inmunológico dada la fuerte conexión entre el Sistema Nervioso Autónomo (sistema afectado) por ser éste el que regula al Sistema Inmunitario, además de la condición cardiovascular; lo que los convierte en pacientes doblemente vulnerables esto, con base en la información consultada, extraída y desglosada de varios libros de fisiología humana, neurología y neuroinmunología desde marzo de 2015.
El organismo y centro de Investigación de Estados Unidos; Disautonomía Internacional publicó un comunicado con algunas recomendaciones sobre la aplicación de la vacuna COVID-19 a pacientes con disautonomía.
Los expertos recomiendan que previo a la aplicación de la vacuna acudan con su especialista para aclarar cualquier duda, que avisen al personal médico sobre sus antecedentes de disautonomía y daño inmunológico y reumatológico por la fibromialgia y encefalomielitis miálgica, que se aseguren que haya médicos para que puedan actuar en caso de que se presente alguna reacción alérgica y se les aconseja permanecer 30 minutos después de la administración de la vacuna.
Cabe destacar que previo a la aplicación de la vacuna hay que mencionar los medicamentos que se toman para controlar los síntomas de la disautonomía, sobre todo aquéllos que tienen una reacción adrenérgica como la midodrina, fludrocortisona y betabloqueadores o cualquier otro que reciban con el fin de controlar sus síntomas y así evitar las crisis cardiovasculares.
DISAUTONOMÍA Y COMORBILIDADES: NOMBRE MÉDICO DE LAS SECUELAS CONOCIDAS COMO COVID LARGO O PERSISTENTE
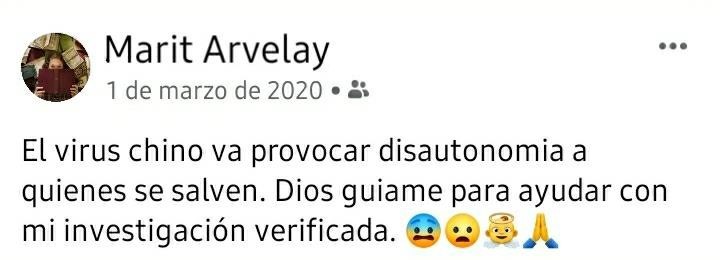
Anticipación de las secuelas del Coronavirus desde el 1° de marzo de 2020
Existen dos tipos de origen de disatuonomía, primarias; de nacimiento y secundarias; que se desencadenan por diferentes factores, de entre los más comunes son; por daño nervioso, por trauma o lesiones nerviosas durante cualquier procedimiento quirúrgico o por infecciones virales, información que obtuvo la reportera que sustenta esta investigación y que precede a un protocolo de investigación previo realizado en el año 2015.
El virus Sars-Cov2 además de su letalidad, provoca secuelas permanentes y discapacidad por daño neurológico y por consiguiente; a nivel multi-sistémico y multiórganico derivada de una falla nerviosa en el Sistema Nervioso Autónomo conocida como; disautonomía que corresponde al covid largo o persistente, y que es una condición crónica y discapacidad invisible que afecta todas las funciones involuntarias, esto de acuerdo con un estudio publicado en la revista biomédica de la Clínica de Investigación Autonómica que pertenece a la Sociedad Americana Autonómica y a la Federación Europea de Sociedades Autonómicas, encabezado por el Dr. Mitchell Miglis, neurólogo de la Universidad de Stanford.
Los virus al invadir el organismo; provocan una respuesta autoinmune como mecanismo de defensa, donde las células atacan a los agentes externos y se produce una inflamación y un aumento de temperatura, y mientras el Sistema Inmunológico actúa, dicha acción; provoca una alteración o falla en las conexiones nerviosas y/o en el propio Sistema Nervioso Autónomo.
Asimismo, en la página de Internet de la Biblioteca de Medicina del Centro Nacional de Investigación Biotecnológica de Estados Unidos, en un reporte del 28 de febrero de 2018 detallaron que, de acuerdo con los resultados de un estudio, las infeccionas causan afectaciones al Sistema Nervioso Autónomo; conformado por nervios que conectan la médula espinal con órganos, sistemas y glándulas.
En el libro “Neurología Autonómica” el profesor Eduardo Benarroch, miembro y Consultor del Departamento de Neurología del Colegio de Medicina de la Clínica Mayo con sede en Estados Unidos, editado por la Universidad Oxford, establece que históricamente existen casos detectados en donde hubo antecedentes de infecciones virales que posteriormente provocaron Disautonomía.
Una de las primeras personas que manifestó que un familiar había sido diagnosticado con disautonomía después de haber vencido al coronavirus; fue la señora Salish, originaria de Estados Unidos, el tuit lo compartió el 5 de junio y el segundo, el día 15 de junio de 2020.
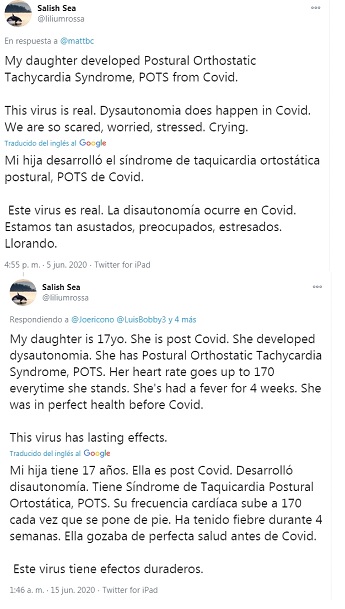
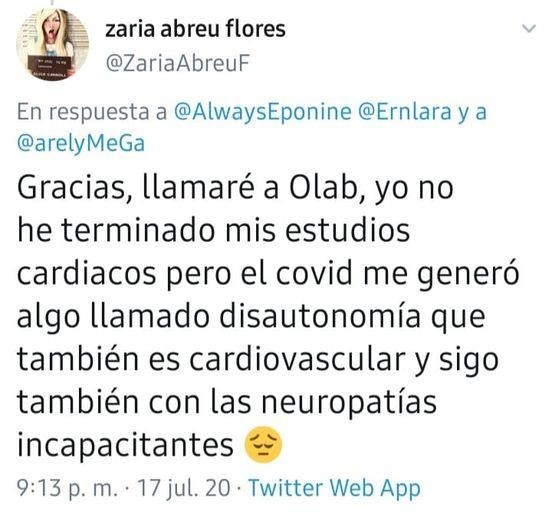
En México, la primera persona que compartió haber sido diagnosticada con disautonomía después de haber dado positivo al coronavirus fue Zaria Abreu, con quien conversamos en julio pasado y quien compartió sus síntomas, mismos que, coinciden en su totalidad con los característicos de la condición antes referida.
En la página oficial de la Clínica Mayo, la Fatiga Crónica o Encefaliomelitis Miálgica se establece que puede ser otra condición crónica o comorbilidad que puede desencadenar el virus y que está asociada a la disautonomía; la cual, se caracteriza principalmente por un cansancio y debilidad persistente.
El informe señala que la sensación de fatiga empeora en los pacientes después de realizar un esfuerzo físico o mental mismo que, no mejora con el descanso, lo que los convierte en pacientes con discapacidad invisible.
La biblioteca Nacional de Medicina de los Estados Unidos de América señala en su página de Internet que las infecciones virales pueden ser un factor de riesgo determinante y que puede detonar la aparición de Fibromialgia.
La Fibromialgia es una enfermedad reumatológica con repercusiones en el aspecto inmune. Provoca dolor muscular y articular permanente y discapacitante, dolor de cabeza agudo, cansancio, debilidad, problemas de sueño; ya sea insomnio como consecuencia del umbral de dolor tan elevado o en el caso opuesto, exceso de sueño por cansancio y por aguantar dolores intensos durante tiempo prolongado.
Otro de los escenarios posibles que puede desencadenar el coronavirus; son los casos con gastroparesia, una condición crónica que causa una disfunción gastrointestinal, también conocida como vaciamiento gástrico retardado o parálisis parcial o total del estómago, ya que se ralentiza o detiene el movimiento de los alimentos desde el estómago hasta el intestino delgado, esto con base en datos ofrecidos en la página oficial de la Clínica Mayo.
Al retrasar la digestión puede provocar diversos síntomas y complicaciones como; dolor agudo, inflamación o distención abdominal, vómitos involuntarios e incontrolables, pérdida de peso involuntario, desnutrición y en casos graves puede llegar a ser mortal.
Es una práctica común que a los pacientes con gastroparesia que se encuentran en estado moderado; los intervienen quirúrgicamente y les implantan un estimulador gástrico para facilitarles el proceso de digestión, para contrarrestar los malestares que ocasiona la enfermedad y así logren tener una mejor calidad de vida.
En otros casos, a los pacientes con gastroparesia en estado avanzado, son intervenidos y les implantan un tubo o sonda de alimentación; normalmente en la nariz (sonda nasogástrica) que la conduce al estómago o la insertan directamente en el estómago y es ahí por donde le administran al paciente una fórmula especial o alimentos líquidos para que adquiera los nutrientes necesarios para sobrevivir, según informes del Hospital Childrens de Minnesota.

Paciente disautónoma y con gastroparesia con sonda
Otra de las enfermedades comórbidas que pueden desencadenar las personas que se recuperaron del Coronavirus según estudios del Centro Nacional para la información Biotecnológica de Estados Unidos; es la Mastocitosis, trastorno inmunológico que se presenta por la activación de los mastocitos; células que actúan en la respuesta de defensa, generada por enfermedades inflamatorias sistémicas o neuroinflamatorias, causadas por lesiones en el cerebro, en nervios por traumas y/o como consecuencia de accidentes cerebro-vasculares.
La mastocitosis provoca la inflamación de la piel, de órganos y tejidos. Los síntomas se deben a la liberación de mediadores del Sistema Inmunológico; los cuales, también causan estragos gastrointestinales. Para su tratamiento se recurre al uso de antihistamínicos y otros medicamentos que contribuyan a aminorar los síntomas asociados.
LAS INFECCIONES VIRALES PROVOCAN DAÑOS NERVIOSOS
Las infecciones virales pueden derivar en daños nerviosos o neuropatías, no sólo en los nervios que pertenecen al Sistema Nervioso Autónomo, sino también en el Sistema Nervioso Periférico y éstas pueden ser de diferentes modalidades; de muchos nervios o también llamada polineruropatías, o de un solo nervio el cual se le conoce dentro del argot médico como mononeuropatía.
Por su parte, la Escuela de Medicina de la Universidad de Harvard, en su página de Internet estableció desde septiembre de 2019 que las enfermedades infecciosas pueden provocar daño en el Sistema Nervioso Periférico que lo conforman los nervios que se encuentran fuera del cerebro y de la médula espinal, es decir, todos aquellos que se encuentran en las extremidades; en brazos y piernas.
El daño nervioso que afecta directamente al Sistema Nervioso Periférico provoca una reducción en la sensibilidad, hormigueo, debilidad y dolor en las piernas y brazos. Los nervios periféricos contienen fibras grandes; las cuales, están cubiertas con un aislante y otras delgadas y pequeñas que no están aisladas. Las fibras grandes; transportan los mensajes del cerebro y le indican a los músculos cuando deben moverse.
Por el contrario, las fibras pequeñas transmiten información sensorial sobre estímulos peligrosos externos como el calor, el dolor, el frio o responden a estímulos internos y controlan las funciones autónomas o involuntarias. El daño nervioso que se presenta en las fibras grandes disminuye la fuerza y la masa muscular y, a veces, causa espasmos musculares o una reducción en la sensación del tacto.
El daño nervioso de los nervios periféricos que se encuentran en las extremidades puede provocar dolor después de que un virus causa la destrucción del nervio. Los mecanismos por los cuales los virus pueden inducir el desarrollo de enfermedades inmunes y reumatológicas y producir dolor es por la infección directa de neuronas o fibras nerviosas, o también pueden causar destrucción nerviosa indirecta al activar una respuesta inflamatoria regulada por el Sistema Inmunológico. Los síntomas dependen del tipo de fibra nerviosa que haya sido afectada.
Las afectaciones que se pueden desencadenar después de una infección viral por daño nervioso son: diabetes por neuropatía diabética, problemas de visión, tics en los ojos o neuritis óptica por daño en nervios oculares, problemas de audición por neuropatía auditiva, enfermedades autoinmunes como; artritis, vasculitis y el Síndrome de Guillian Barré.
Texto agregado a petición del autor:
¡ATENCIÓN!
Queda estrictamente prohibida la reproducción total o parcial del contenido de ésta página y del presente reportaje por cualquier medio; ya que es propiedad intelectual de su autora, por lo que la reproducción no autorizada del mismo constituye una infracción y un delito penal federal sancionado con cárcel y multa para quien o quienes infrinjan la ley de acuerdo con lo establecido en nuestros Códigos y Leyes.
La autora es periodista científica y de salud y consultora en comunicación. Investigadora de disautonomía desde 2015 y fundadora de la página Disautonomía Squad
Twitter: @Miss_Marit
Facebook: @DisautonomiaSquad
Twitter: @disautonomiasqd
El contenido de este texto es responsabilidad exclusiva del autor y no del periódico o portal que la publica.